О здоровье
О мерах профилактики острых кишечных инфекций и сальмонеллеза

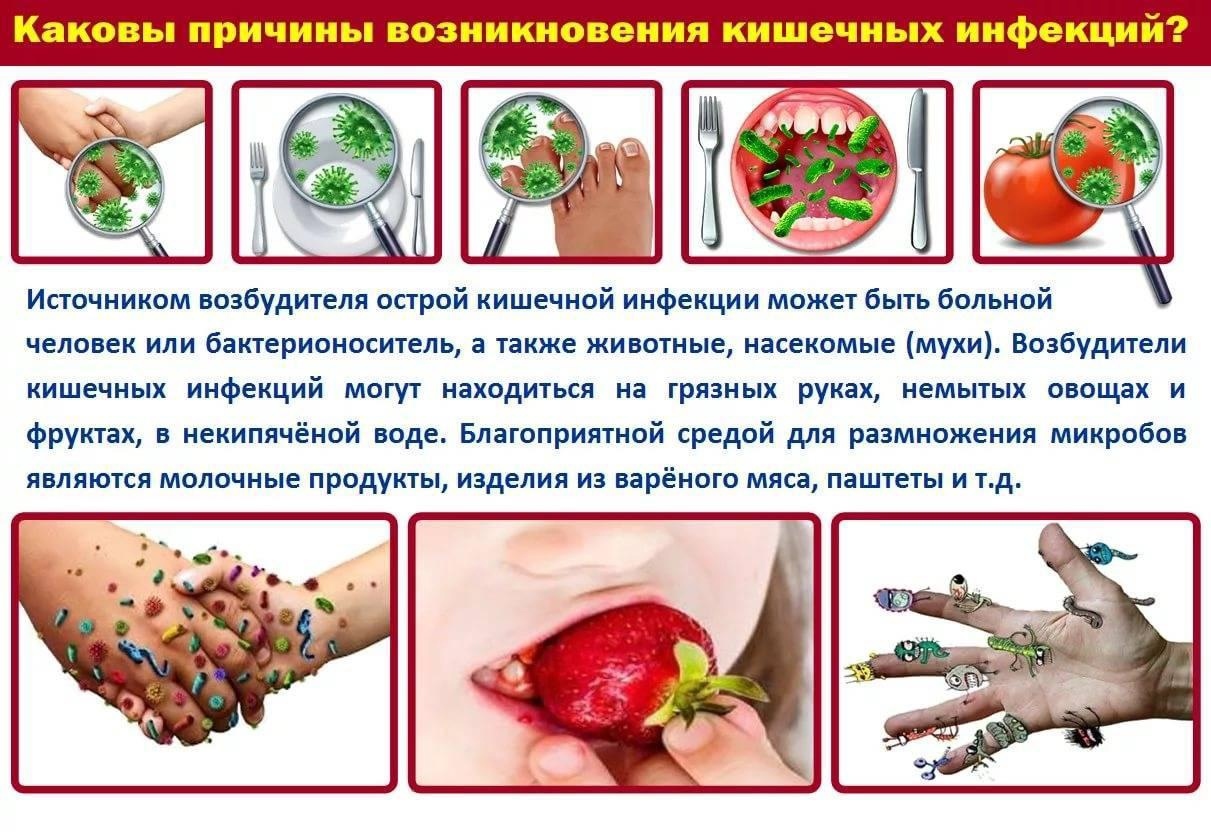

.jpg)

Осторожно, клещи!

Что необходимо знать о клещах?
- клещ может часами ползать по одежде, пока не укусит;
- в дом клещей могут принести кошки, собаки;
- паразит может затаиться в лукошке с грибами, в букете цветов;
- клещи нападают на людей и животных не только в лесу, но и в городских парках и скверах.
Заражение человека может произойти:
- через укусы клеща в лесу;
- при заносе клещей в жилище вместе с хворостом, ветками, травой, букетами лесных цветов, на одежде и с домашними животными;
- при попадании вируса на слизистые части губ, глаз, носа, рта, через загрязненные руки после раздавливания клеща при его снятии;
- при употреблении в пищу сырого козьего молока, особенно в весенне-летний период.
- в лесу, на лугу необходимо находится в одежде, максимально защищающей тело (головной убор, рукава и воротники глухо застегнутые, закрытая обувь или сапоги), исключаются из «лесного» гардероба шорты и мини- юбки;
- открытые участки тела необходимо смазывать отпугивающими клещей репеллентами, которые также можно наносить на одежду;
- во время нахождения в лесу каждые 2-3 часа и по выходу из леса следует проводить само- и взаимоосмотры кожных покровов и одежды на наличие клещей;
- не допускать выпаса коз в лесной зоне; козье молоко употреблять в пищу только после кипячения (вирус клещевого энцефалита погибает за 2 минуты кипячения);
- при обнаружении клещей на животных необходимо их удалить пинцетом или марлевым тампоном;
- при первых признаках заболевания обращаться в ближайшую амбулаторно-поликлиническую организацию здравоохранения, обратив внимание медработников на присасывание клеща в течение последних 2-3 недель;
-
а еще можно сделать профилактическую прививку, чтобы защититься от клещевого энцефалита. В Беларуси доступны вакцины «Энцевир» и «Клещ-Э-Вак» производства Российской Федерации, «ТикоВак» и «ТикоВак Джуниор» производства Pfizer Inc., США. Прививки против болезни Лайма пока не делают.Курс профилактической иммунизации против клещевого энцефалита состоит из 2-х прививок, выполняемых с интервалом 1-7 месяцев. Курс вакцинации (две прививки) можно проводить в течение всего года, в том числе и в летний период (эпидсезон), но не позднее, чем за две недели до посещения очага клещевого энцефалита.При это благоприятнее всего делать первую прививку в октябре-ноябре, а потом в марте-апреле. Есть и экстренные схемы вакцинации, когда между прививками проходит всего две недели. Этот вариант подходит для тех, кто опоздал сделать это своевременно.
Источник: http://www.soligorskcge.by/
Профилактика гигиены рук
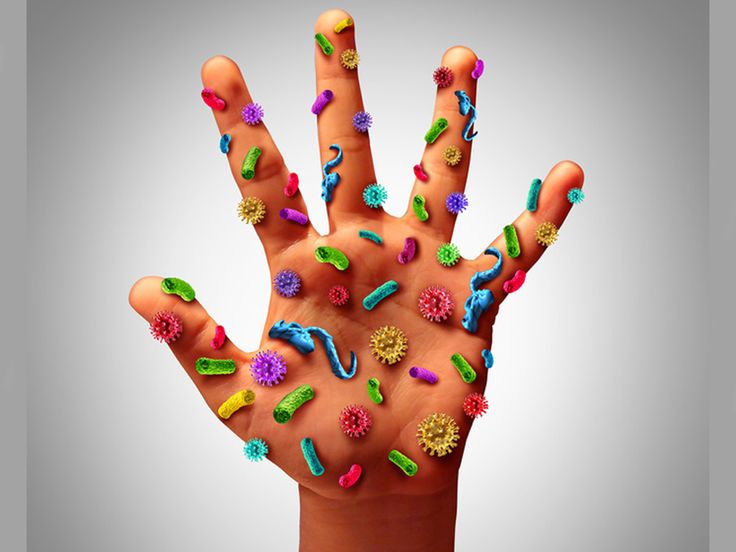
Исследования показали, что многие опасные заболевания распространяются из-за отсутствия надлежащей гигиены рук. Таким образом, мытье рук может эффективно предотвратить распространение инфекций. Можно распространять микробы, т.е. вредоносные патогенные микроорганизмы, просто прикасаясь к другому человеку. Кроме того, можно заразиться микробами, прикоснувшись к загрязненному предмету или поверхностям, а затем прикоснувшись ко рту, глазам и носу. Мытье рук водой кажется обычной процедурой, однако все ли и всегда используют при этом мыло? Отдельный вопрос: моют ли руки дети? Как они это делают и во всех ли случаях, когда это необходимо? Дети страдают диареей, а это чаще всего «болезнь грязных рук», и болеют пневмонией, возбудитель которой также может передаваться через грязные руки. Между тем диарейные и респираторные заболевания являются значимыми факторами смертности у детей до 5 лет. А ведь уже начиная с 3-х лет ребенок может сознательно и правильно мыть руки с мылом.
Важность гигиены рук для профилактики заболеваний
Микробы могут попадать в организм через нос, глаза и рот; каждый из нас многократно рефлекторно прикасается к своему лицу, даже не осознавая этого. Микробы с немытых рук могут загрязнять продукты и напитки, они также легко переносятся на поверхности и предметы, такие как поручни, столешницы или игрушки. Мытье рук с мылом удаляет микробы с рук, что приводит к снижению заболеваемости респираторными инфекциями, глазными и кожными болезнями, а также снижает риск кишечной инфекции. Известно, что прошедшая по миру информационная кампания, ставящая целью повышение осведомленности о важности мытья рук, способствовала сокращению диареи на 23-40%, она же послужила сокращению распространенности гриппа на 16-21%. Это показывает, как важно напоминать о необходимости мытья рук. Также исследователи заметили, что правильное мытье рук помогает бороться с проблемой повышения устойчивости бактерий к антибиотикам. Если мы с успехом избавляемся от микроорганизмов, моя руки, то возникает меньше ситуаций, когда нам требуются антибиотики (мы реже серьёзно заболеваем). А при более редком использовании антибиотиков, у бактерий не успевает развиться сопротивляемость, и антибиотики сохраняют свою действенность, помогая в действительно сложных случаях.
Как правильно соблюдать гигиену рук, чтобы предотвратить передачу инфекции?
В некоторых случаях руки надо мыть всегда, например после посещения туалета, смены подгузников, ухода за больными детьми и взрослыми, а также после работы с сырым мясом. Кроме того, рекомендуется мыть руки после уборки, работы в саду или ухода за животными. Отличное правило: всегда мыть руки после возвращения домой с улицы.
Старайтесь не касаться лица немытыми руками. Если вы кашляете или чихаете, делайте это в салфетку (бумажный платок), а затем выбрасывайте использованную салфетку и мойте руки. В случае когда под рукой нет платка и салфетки, рекомендуется кашлять или чихать в локтевой сгиб, так как эта часть тела с меньшей вероятностью соприкасается с поверхностями и вещами, и таким образом можно попытаться сократить распространение микробов. Правильный способ мыть руки – вспенить мыло, чтобы покрыть всю руку (пальцы, ладонь и тыльную сторону кисти), потереть намыленные руки друг от друга в течение приблизительно двадцати секунд и смыть мыло теплой водой. Перед мытьем рук важно снять часы и украшения. Некоторые люди страдают от раздражения кожи после использования мыла. Возможно, эту проблему поможет решить знание, что существует мыло с различным pH (нейтральное, слабощелочное или слабокислое), а также мыло без отдушек. Вы можете подобрать себе мыло, которое не вызывает раздражения.
Дезинфицирующие средства для рук на спиртовой основе чрезвычайно эффективны против большинства патогенов (вирусов и бактерий), которые могут передаваться через руки. Однако спиртовыми и антибактериальными салфетками сложно обработать поверхность рук полностью, поэтому они используются в основном для устранения видимых загрязнений, когда нет возможности вымыть руки обычным способом.
Подготовил: медсестра В.С.Ермакович
Источник: ГУ «Солигорский зональный ЦГиЭ»
Вакцинация - лучший способ защитить ребенка от гриппа

- Озноб.
- Слабость.
- Головная боль.
- Боль в мышцах.
- Боль в области глаз.
- Снижение аппетита.
- «Гриппол плюс-Белмед» (страна производитель РФ, упаковано в РБ),
- «Ваксигрип» (страна производитель Франция),
- «Инфлювак» (страна производитель Нидерланды).
Все предлагаемые вакцины против гриппа для массовой вакцинации населения являются инактивированными и сплит-вакцинами, т.е. в своем составе содержат только отдельные частицы предварительно убитого вируса гриппа и по антигенному составу идентичны. Поэтому, заболеть от них невозможно. Вводится человеку в плечо подкожно или внутримышечно, а маленьким детям – в бедро. После вакцинации следует вести обычный образ жизни (мыться можно через 2 часа, продолжать прием терапии хронического заболевания). Нельзя расчесывать место инъекции, чтобы не присоединилась вторичная инфекция.
-
Мыть руки с мылом после прогулки.
-
Пользоваться антисептиками для обработки рук и различных поверхностей.
-
Не прикасаться к глазам, носу и лицу.
-
Избегать контакта с людьми, у которых есть симптомы инфекции.
-
Носить маску в общественных местах в период эпидемии гриппа.
-
Грипп. Информационный бюллетень ВОЗ. 31 марта 2018 г.
-
Лобзин, Ю.В., Бабаченко, И.В., Васильев, В.В., Усков, А.Н. Особенности гриппа у детей, современные возможности лечения и профилактики // Consilium Medicum. 2016. №3.
-
Булгакова, В.А., Селимзянова, Л.Р., Привалова, Т.Е., Юсупова, Д.А. Вакцинопрофилактика гриппа у детей раннего возраста – обзор фактических данных // ЛВ. 2022. №10.
-
https://minzdrav.gov.by/ru/novoe-na-sayte/o-vaktsinatsii-protiv-grippa-i-podgotovke-k-sezonu-ori-i-grippa-2023-2024-gg/
-
http://soligorskcrb.by/informatsiya/stati/656-vaktsinatsiya-protiv-gripp.
Подготовил: медсестра Ермакович В.С.
Профилактика ГРИППА и ОРВИ, коронавирусной инфекции

Разъяснение правил профилактики гриппа и ОРВИ, порядка вызова врача на дом, действий по вызову СМП, разработанные Министерством здравоохранения Республики Беларусь.
Профилактика гриппа, ОРВИ
Грипп - разновидность острой респираторной вирусной инфекции (ОРВИ), отличающийся особо тяжелым течением, наличием тяжелых осложнений и может закончиться смертельным исходом.
В большей степени это относится к определенным группам людей:
- дети (особенно раннего возраста);
- пожилые люди (старше 60 лет);
- больные хроническими тяжелыми заболеваниями сердца (пороки сердца, ишемическая болезнь сердца, тяжелая артериальная гипертензия) и легких (бронхиальная астма, хронический бронхит, эмфизема легких).
Поэтому именно эти категории людей должны в первую очередь использовать средства профилактики гриппа и особенно внимательно наблюдаться врачами в случае заболевания гриппом.
Комплексный характер защиты от гриппа предполагает, в первую очередь,
- специфическую профилактику с использованием вакцин,
- неспецифическую профилактику с использованием лекарственных препаратов,
- проведение противоэпидемических мероприятий в очагах инфекции (изоляция больных от здоровых, эффективно использование средств индивидуальной защиты (марлевые маски на лицо),
- проведение оздоровительных и общеукрепляющих мероприятий.
Острая респираторная вирусная инфекция (ОРВИ), ОРЗ (острое респираторное заболевание) - это распространенная группа вирусных заболеваний верхних дыхательных путей, в ходе развития заболевания может присоединяться бактериальная инфекция.
Основные симптомы ОРВИ - это насморк, кашель, чихание, головная боль, боль в горле, усталость.
Для профилактики гриппа и ОРВИ на сегодняшний день существует широкий выбор лекарственных средств. Однако рекомендацию по назначению конкретного лекарственного средства должен дать врач.
Основные меры профилактики ОРВИ - это закаливание, правильное питание, рациональный питьевой режим, уменьшение употребления алкоголя и курения, избегание переохлаждений.
Регулярное проветривание помещения является важным условием в профилактике гриппа и ОРВИ.
И самое главное - помнить о правилах личной гигиены. Избегать контакта с людьми, которые выглядят больными (часто чихают, кашляют, с насморком). Избегать нахождения в местах скопления людей в период эпидемии, не посещать массовые мероприятия, особенно те, которые проводятся в помещениях.
Профилактика коронавирусной инфекции
Основные меры профилактики, которые должен соблюдать каждый человек:
Не прикасаться руками к лицу. В половине случаев заражение происходит посредством проникновения вируса через слизистые - глаза, рот, нос.
Мыть руки. Руки надо мыть как можно чаше, причем делать это нужно в течение 40-60 секунд. Если вы моете руки в общественном месте, кран после мытья рук следует закрывать одноразовым полотенцем, которым вытирали руки.
Использовать антисептики. Длительность обработки рук составляет 20-30 секунд. Но при покупке данных средств важно обращать внимание на состав. Рекомендуемая концентрация - 80% этанола, 1,45% глицерина, 0,125% перекиси водорода.
Если во время чихания и кашля прикрывать рот и нос, распространение вируса COVID-19 в воздухе можно предотвратить. Кашлять и чихать нужно в салфетку, а если ее под рукой нет - в сгиб локтя. После использования салфетки ее нужно сразу же выбросить в мусорный контейнер.
Необходимо носить маску. Данное изделие предназначено для больных людей, а также для тех, кто ухаживает за больными. Маска должна плотно прилегать к лицу, зазоров не должно оставаться. Менять маску нужно каждые 2-3 часа, повторно использовать ее нельзя.
Избегать близких контактов, оставаться на самоизоляции либо держаться от других людей на расстоянии не менее 1 метра. Избегать рукопожатий и объятий.
Проветривание помещения позволяет снизить вирусную нагрузку.
Риск заражения после 65 лет увеличивается, особенно тяжело вирусная инфекция протекает у лиц, имеющих хронические заболевания.
Пожилым людям рекомендуется оставаться дома и ограничить близкие контакты с другими людьми.
ПОРЯДОК ВЫЗОВА ВРАЧА НА ДОМ
Если пациенту необходимо вызвать врача на дом (с симптомами ОРВИ, обострением хронического заболевания, для корректировки лечения либо по иному поводу) необходимо позвонить в регистратуру, стол справок или колл-центр поликлиники. Медицинский регистратор (сотрудник колл-центра) обязательно уточнит причину обращения, наличие симптомов ОРВИ/гриппа и контактный телефон, а также нужно ли выписать рецепт (в случае обращения по поводу хронического заболевания).
Затем будет принято решение о порядке оказания медицинской помощи в конкретной ситуации: посещение поликлиники, визит врача или помощника врача на дом, вызов бригады скорой медицинской помощи, о котором пациент будет информирован по телефону. Пациентам с хроническими заболеваниями, относящимися к группе риска, организована доставка рецептов на лекарственные средства для продолжения лечения, на дом.
Действия по вызову бригады СМП при ухудшении самочувствия
В случае ухудшения самочувствия по причинам, несвязанным с COVID-19-инфекцией и/или острым респираторным заболеванием (повышение артериального давления, боли в сердце, боли в животе и т.д.) вызов бригады СМП осуществляется в обычном порядке, уточняющие вопросы задаст фельдшер по приему и передаче вызовов СМП в соответствии с имеющимся алгоритмом.
Подготовил: медсестра В.С.Ермакович
Источник:https://minzdrav.gov.by/ru/novoe-na-sayte/profilaktika-grippa-i-orvi-koronavirusnoy-infektsii/
Ветряная оспа - памятка для родителей

Ветрянка (ветряная оспа) представляет собой острое, высококонтагиозное (заразное) инфекционное заболевание вирусной природы. Ветрянка широко распространена на всем земном шаре. В детском возрасте ветрянка переносится довольно легко, а у взрослых данная инфекция протекает в более серьезных и тяжелых формах. Кроме того, ветрянка может окончиться смертью заболевшего, особенно если инфекция развилась у новорожденного или человека, страдающего иммунодефицитом. Восприимчивость к возбудителю ветряной оспы (вирус, вызывающий ветряную оспу относится к герпес-вирусам) тоже достаточно высока. Около 80% контактных лиц, не болевших ранее, заболевают ветрянкой.
Вирус ветрянки поражает только человека. Он передается воздушно-капельным путем при кашле, разговоре и чихании.
От момента контакта с больным ветряной оспой до появления первых признаков болезни проходит от 14 до 21 дня.
Заболевание начинается с появления сыпи. Обычно это одно или два красноватых пятнышка, похожих на укус комара. Располагаться эти элементы сыпи могут на любой части тела, но чаще всего впервые они появляются на животе или лице. Обычно сыпь распространяется очень быстро – новые элементы появляются каждые несколько минут или часов. Красноватые пятнышки, которые вначале выглядят как комариные укусы, на следующий день приобретают вид пузырьков, наполненных прозрачным содержимым. Пузырьки эти очень сильно зудят. Сыпь распространяется по всему телу, на конечности, на волосистую часть головы. В тяжелых случаях элементы сыпи есть и на слизистых оболочках – во рту, носу, на конъюнктиве склер, половых органах, кишечнике. К концу первого дня заболевания ухудшается общее самочувствие, повышается температура тела (до 40 градусов С и выше). Тяжесть состояния зависит от количества высыпаний. Если элементы сыпи есть на слизистых оболочках глотки, носа и на конъюнктиве склер, то развивается фарингит, ринит и конъюнктивит вследствие присоединения бактериальной инфекции. Пузырьки через день-два вскрываются с образованием язвочек, которые покрываются корочками. Головная боль, плохое самочувствие, повышенная температура сохраняются до тех пор, пока появляются новые высыпания. Обычно это происходит от 3 до 5 дней. В течение 5-7 дней после последних подсыпаний сыпь проходит.
Лечение ветрянки заключается в уменьшении зуда, интоксикации и профилактике бактериальных осложнений. Элементы сыпи необходимо смазывать антисептическими растворами (как правило, это водный раствор зеленки или марганца). Обработка красящими антисептиками препятствует бактериальному инфицированию высыпаний, позволяет отследить динамику появления высыпаний. Необходимо следить за гигиеной полости рта и носа, глаз – можно полоскать рот раствором календулы, слизистые носа и рта также нужно обрабатывать растворами антисептиков.
Безопасность детей летом

Многих серьезных травм можно избежать, если родители будут внимательно следить за своими детьми и заботиться о том, чтобы их окружение было безопасным. Взрослые обязаны предупреждать возможные опасности и ограждать детей от них.
Уважаемые родители, помните!!!
- при проветривание помещения преграждайте доступ детей к открытому окну;
- одевайте детей по погоде. В жаркую погоду, не забывайте про головной убор и выбирайте места для прогулок в тени;
- следите за тем, чтобы в жару ребенок выпивал больше жидкости, чем обычно, и делал частые перерывы в активных играх;
- на пляже предпочтительно находиться под теном или под кронами деревьев, не забывая правила поведения на воде и ни на минуту не оставляйте ребенка без присмотра вблизи водоемов; выбирайте водоемы специально предназначенный и оборудованные для безопасного купания;
- если температура воздуха достигнет непривычно высоких отметок, не выходите с ребенком на улицу;
- перед едой и после прогулки необходимо мыть руки с мылом или хотя бы тщательно вытирать их влажными салфетками;
- овощи и фрукты употреблять в пищу только после тщательного мытья водой. Соблюдайте осторожность в употреблении на жаре скоропортящихся продуктов;
- собираясь в лес или парк оберегайте себя и ребенка от укусов клещей и комаров, а также помните, что разжигать костры в лесу опасно;
- во избежание несчастных случаев детей на дороге соблюдайте правила, когда переходите дорогу. Не разрешайте детям играть возле дороги, особенно с мячом. Обучайте ходить по тротуару лицом к автомобильному движению. Учите ребенка безопасному поведению при езде на велосипеде, роликовых коньках. При перевозке ребенка в автомобиле, используйте специальное кресло и ремни безопасности. Не оставляйте ребенка в припаркованной машине, поскольку в машине температура очень быстро становится намного выше, чем температура на улице.
Подготовил: медсестра В.С.Ермакович
Укусы насекомых. Памятка для родителей

Лето благодатная пора. Время отдыха и интересных занятий. Но летом нам доставляют неприятности комары, клещи и пчелы. И наша задача постараться оградить наших детей от укусов насекомых. Сейчас все больше детей с аллергической реакцией и мы должны знать, как избежать этих неприятностей.
Основную опасность для взрослых и детей представляют укусы перепончатокрылых насекомых: пчел, ос, шмелей, шершней, красных муравьев. Эти насекомые жалят исключительно в целях самообороны. Во время укуса в организм человека попадает яд, состоящий из активных белков и иных компонентов, часто являющихся сильными аллергенами. Организм отвечает на внедрение этих веществ покраснением, болью и припухлостью тканей. По статистике от укусов пчел и ос погибает в четыре раза больше людей, чем от укусов змей.
Различные насекомые наносят поражение разными методами. Так, осы и пчелы жалят жалом, при этом вторые погибают, так как жало вместе с жалящим аппаратом остается в ранке. Муравьи впрыскивают яд, кусая челюстями, причем они могут кусать сколько угодно раз. При укусе кровососущих (комары, блохи, клещи, клопы) человек испытывает неприятные ощущения. Но при этом некоторые из них еще и являются переносчиками опасных инфекций.
Первая помощь при укусе комара
Жало комара само по себе не опасно для человеческого организма. Однако комар является переносчиком различных заболеваний. Человеческая кровь является пищей для этого насекомого. После комариного укуса, вместе с ядом, в тело человека попадает вещество, которое не позволяет крови свертываться, что в свою очередь позволяет комару без каких-либо препятствий принимать пищу. В результате небольшой аллергической реакции, на месте укуса может появиться волдырь и покраснение.
Что делать после укуса?
1. Сделать крепкий раствор пищевой соды и периодически обрабатывать зудящее место.
2. Смазывать укусы спиртовой настойкой календулы, борным спиртом, томатным соком.
3. Сделать холодную примочку.
4. При множественных укусах принять антигистаминное средство.
5. В походной аптечке или на даче непременно следует держать антигистаминный препарат, фенистил или фукорцин (снимают зуд и даже устраняют ожоги крапивы).
Народные методы при укусах комаров
1. Обработать сметаной или кефиром.
2. Приложить к месту укуса лист черемухи или подорожника.
3. Смазать пораженное место бальзамом «Звездочка».
Укусы ос, пчел и шмелей

Как уже было сказано, жалящие насекомые кусают в целях самообороны. При этом осы могут жалить множество раз. У пчел и шмелей жало покрыто зазубринками, которые тормозят его в теле. Вместе с жалом из тела насекомого вырывается и жалящий аппарат. Из него еще на протяжении 3 – 5 минут выпрыскивается яд, поэтому жало следует тут же изъять из ранки. В месте укуса тело краснеет, припухает, болит и становится горячим. При индивидуальной чувствительности к яду пчел может подняться температура тела, тошнить, болеть голова, нарушиться координация и появиться вялость и лихорадка. В особо тяжелых случаях даже одного укуса достаточно, чтобы начался приступ астмы и даже анафилактический шок.
Что делать после укуса?
1.Первым делом, если жало осталось в месте укуса, его нужно извлечь. Для этого лучше всего подойдет пинцет, но можно воспользоваться и подручными средствами, предварительно продезинфицировав их спиртом или водкой.
2. Затем к месту укуса следует приложить холод, можно сделать примочку со слабым раствором марганцовки (светло-сиреневого цвета).
3. Выпить антигистаминный препарат. Например «Зиртек», «Супрастин», «Фенистил», или «Кларитин». Дозировку и возрастные ограничения смотрите в инструкции.
Единичные укусы, как правило, проходят за 2-3 дня. При множественных укусах, в случае если ребенок ужален в рот или зев (что чревато отеком гортани и удушьем), а также при появлении общетоксических симптомов следует обратиться к врачу.
Народные методы лечения укусов пчел, ос, и шмелей
1. Разжевать и прилепить на пораженное место листик подорожника.
2. Привязать к месту укуса листик одуванчика, предварительно помятый.
3. Прикрепить к пораженному месту листочки петрушки. Это устранит боль и припухлость. 4. Разрезать сырую луковицу и срезом прикрепить к месту укуса. Оставить на ночь.
Укусы домашних насекомых — клопов

Маленькие, бескрылые насекомые — клопы, появились от паразитов, живущих в гнездах птиц и летучих мышей. Крошечные клопы с готовностью двигаются через пустоты в стенах, трубы и шахты лифтов. Их мелкий размер позволяет им скрываться в самых крошечных щелях. Клопы обычно обнаруживаются в постельных принадлежностях и спальных местах. Клопы предпочитают теплый влажный климат и могут быть не очень активны в течение зимних месяцев.
Нередко укус клопа поначалу принимают за укус комара или даже аллергию. Клопы любят селиться в трудно досягаемых уголках: в щелях, под плинтусами, в щелках мебели, за картинами и обоями. Днем их обнаружить можно, только если тщательно поискать. Клопы предпочитают обедать ночью, когда их добыча легко достижима. Слюнные белки попадают на кожу, когда они кусают вас и вызывают аллергическую реакцию. Укус клопа абсолютно безболезнен, так как он впрыскивает в ранку обезболивающее вещество. Иногда клоп, чтобы напиться крови, прокалывает тело в нескольких местах, т. к. не сразу может найти близкий сосудик. Клопы переносят такие тяжелые заболевания как туберкулез, чума, сибирская язва и оспа.
Что делать?
Если клопы обнаружены, существует только два варианта от них избавиться: переехать на время в другое жилище или вызвать специалистов по дезинсекции. Можно обработать квартиру и самостоятельно. Но для этого нужно обзавестись защитным костюмом и респиратором, перчатками и прибором для распыления. Обработать раствором нужно абсолютно все предметы, стены и полы. То есть все поверхности и щели. На квадратный метр мягкой мебели и ковров уходит приблизительно 100 мл раствора и вполовину меньше на полы, стены, деревянную необитую мебель. Если обработать комнату частями, то хитрые клопы просто перейдут на еще не обработанные поверхности. Поэтому обработку следует проводить сразу и везде. Обязательно нужно сразу обработать дверные косяки, вентиляционные ходы. После дезинсекции все окна следует открыть и оставить для проветривания. Во время обработки следует убрать домашних питомцев, растения и, конечно же, людей. После проветривания необходимо протереть мокрой тряпкой все места, к которым Вы прикасаетесь. Иногда не все клопы погибают сразу, препарат действует через неделю или даже месяц, все зависит от того, какой препарат выбран.
Укус клеща

Клещи — это мелкие паукообразные. Они очень малы по своим размерам и их обычно бывает трудно заметить до тех пор, пока они не насосутся крови. Но тогда бывает уже поздно. Попадая на тело человека, клещ не сразу впивается в его кожу, а долго ползает, отыскивая наиболее нежные места (где тонкая кожа). Чаще всего он впивается в области паха, подмышками, на шее, в области ключиц, на животе и спине. Укус его совершенно нечувствителен, т. к. в слюне клеща содержится обезболивающее вещество.
В отличие от комаров, которые, насосавшись крови, сразу же улетают, клещи присасываются на три-четыре дня. От выпитой крови клещи сильно раздуваются, увеличиваясь в размерах в три-четыре раза, и только потом отпадают.
Симптомы укуса энцефалитного клеща
Укус обычно распознают по черной точке на кожном покрове – это брюшко присосавшегося насекомого. Вокруг нее часто располагается белое пятно, а по его краям появляются высыпания.
Через несколько дней (от 5 до 25) после укуса энцефалитного клеща у человека повышается температура тела до 38-39 градусов, дает о себе знать головная боль, появляется мышечная боль в месте укуса. Нередко все это происходит на фоне повышенной потливости, расстройства стула, болей в животе, тошноты и рвоты, рези в глазах. Если вы обнаружили у себя все эти симптомы, необходимо срочно обратиться к врачу и сделать назначенные им инъекции антибиотиков.
Что делать если он присосался?
1. Не следует капать на клеща никакими маслами и спиртами. В подобной ситуации насекомое будет пытаться защищаться, впрыскивая в организм больше яда.
2. Пинцетом (в крайнем случае, пальцами) взять насекомое и выкрутить его, как винтик. Этот способ дает стопроцентный результат. Только не нужно его тянуть, а именно выкручивать.
3. После удаления насекомого нужно внимательно осмотреть ранку – не остался ли в ней хоботок насекомого. После чего обработать спиртовым препаратом.
4. Дать пострадавшему антигистаминное средство.
5. Если регион неблагополучен по энцефалиту, желательно после укуса сразу же обратиться в поликлинику.
Чем опасны домашние муравьи для человека?

Рыжие муравьи — это наиболее распространенный вид муравьев, и избежать контакта с ним практически невозможно, и никакая отделка дома избавиться полностью от них, как правило, не помогает.
Муравьи благополучно поселяются в любое отапливаемое помещение, и благополучно питается всем, чем придется — подойдут и мертвые насекомые, и остатки продуктов. При этом семья муравья насчитывает несколько миллионов особей, из них самок насчитывается больше двух тысяч. Муравьи всех видов очень плодовиты, при этом их самки живут довольно долго. Обычно муравьи селятся под плинтусами и в щелях, но могут поселиться и в куда более необычном месте, которое сочтут удобным: известны случаи, когда муравьиное гнездо находили в коробке с чаем, в фотоальбоме или в ноутбуке.
Кроме рыжих муравьев, паразитарные инфекции разносят еще шесть видов: дерновый, черный садовый и бледный садовый муравьи проживают в почве, но во время брачного периода их крылатые особи залетают в окна, пахучий муравей древоточец и блестящий муравей древоточец живут в сухих ветках, пнях, деревянных стенах, а желтый пахучий муравей селится в погребах, где имеет возможность контактировать с продуктами питания. И все они могут переносить сальмонеллез, дизентерию и тиф, это кроме яиц гельминтов. В поисках пищи муравьи портят продукты питания, подвергая людей нешуточной опасности.
Что делать?
Избавляться от непрошеных гостей можно с помощью химикатов — паст, карандашей, ловушек, приманок, также можно поливать гнезда кипятком или, напротив, резко их охлаждать. Старайтесь вовремя избавляться от ненужных вещей и по возможности чаще делать ремонт. Это уменьшит шанс заиметь таких опасных соседей.
Подготовил: заместитель заведующего по основной деятельности Н.В.Мурашко
Источник:
1. ГУ «Солигорский ЗЦГиЭ»
2. https://gigbor.by/ukusy-nasekomyh-kak-okazat-pervuju-pomoshh/
Бронхиальная астма

Бронхиальная астма (БА) – это хроническое воспалительное заболевание дыхательных путей, при котором периодически возникает сужение бронхов (бронхоспазм) в результате воспаления и повышенной чувствительности дыхательных путей к различным раздражителям.
Выделяют две формы бронхиальной астмы: атопическая (неифекционная) и инфекционно-аллергическая. Нередко БА начинается как атопическая, но со временем переходит в инфекционно-зависимую.
Факторы окружающей среды.
приступы удушья.
Стадия астматических состояний – нередко начинается неодинаково у разных больных (в одних случая это водянистый насморк, в других – заложенность носа, чихание, кожный зуд и т.д.), вслед за которыми появляется ощущение заложенности в груди, затрудненный выдох, желание откашляться. Удушье начинается быстро, появляются хрипы, которые нарастают, грудная клетка расширяется, шейные вены набухают, лицо покрывается каплями пота.
комплексная терапия может быть: медикаментозная и немедикаментозная.
лечебное закаливание – воздушные и солнечные ванны, обтирание, обливание, контрастный душ, хождение босиком и т.п.
Максимальное снижение контакта ребенка с возможными аллергенами в квартире – домашняя пыль, постельные клещи, пыльца растений, домашние животные и т.п.
Перед выходом на холод за 20-30 минут можно вдохнуть бронхорасширяющий аэрозоль в сочетании с бронховоспалительными средствами.
Больные бронхиальной астмой должны всегда помнить, что эту болезнь нельзя полностью вылечить, а можно лишь добиться длительной и стойкой ремиссии (ослабления заболевания). Поддержание нормальной вентиляционной функции легких, обеспечение максимально возможного качества жизни и предотвращения ранней инвалидности больного можно достичь только при желании, активном и грамотном участии самого больного в процессе лечения, в тесном взаимодействии с лечащим врачом.
Подготовил: медсестра В.С.Ермакович
Источник: ГУ «Солигорский зональный ЦГиЭ»

